コミュニティナース
- 各コラム内の情報は掲載当時の情報です。

コミュニティナースという言葉を聞いたことがありますか?
日本語で言うと「地域の看護師」です。健康なときでも、いつも「地域」という身近なところいるという点が、病院の看護師や訪問看護師との大きな違いです。少子高齢化が進む日本において、コミュニティナースの存在意義は高まるばかり。今回は、地域の健康を担うコミュニティナースについて取り上げます。
■看護師の職場といえば?
看護師の職場として真っ先に思い浮かぶのが「病院」でしょう。私自身、看護学生時代は病院以外の就職先は考えてもいませんでした。
下表のとおり、ほとんどの看護師は病院にいます。病院は「病気を治すところ」ですが、病院で治療を受ける前と後にこそ看護師の力が必要なのです。
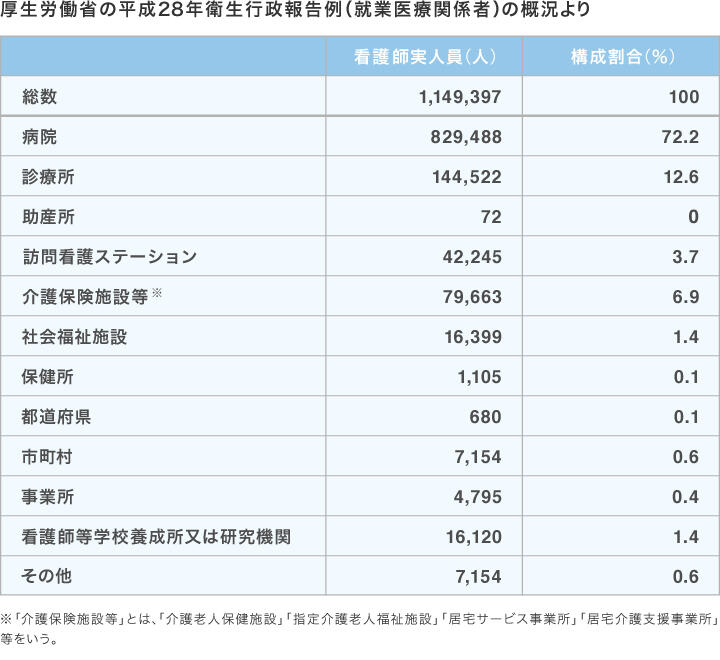
■病院の前:「予防医療」
国民皆保険制度により、医療費負担が軽減されている日本の現状は、一見進んでいるように思われますが、それゆえに予防医療後進国になってしまったという側面も否めません。予防医療の多くに保険が適用されないことも予防医療の遅れにつながっているかもしれません。
しかし、これからは、「病気になってから治す」から「病気にならないようにする」へと意識転換が必要です。
実際のところ、命にかかわる重大な病気でも予防はできます。「心疾患・脳卒中・2型糖尿病の80%、がんの3分の1以上は共通の危険因子、すなわち主に喫煙・不規則な食生活・運動不足・アルコールの有害な摂取を減らすことにより、予防することが可能」なのです(2010年国際看護師の日「質の高いケアの提供、地域への貢献:看護師が主導する慢性疾患ケア」より)。
こういった予防医療を地域に広めるのも、看護師の重要な役割の一つ。たとえば、行政や地元企業などと連携して、『地域の保健室』を運営しているコミュニティナースもいます。そこは、「最近寝つきが悪い」とか「筋力が落ちてきた」とか、病院に行くほどではないけれど、ちょっと気になる健康相談が気軽にできる場所です。
■病院の後:「退院後の暮らし」
厚生労働省の平成29年患者調査の概況を見ると、病院の平均在院日数は、昭和62年には47.3日だったのに、平成29年には30.6日になり、ここ30年で約17日短くなっています。
現状をさらに詳しく見ると、在院期間が0〜14日が68.2%、15〜30日が15.7%という構成割合となっています。つまり、8割以上の患者が1か月以内に病院を退院しているのです。
入院期間短期化の理由は、医療技術の進歩(たとえば、体への負担が少ない術式の確立など)により長い入院日数が必要なくなったことに加え、入院する機会が多い高齢者が増加傾向にあることでベッドが回らなくなってきたという事情もあります。
私が病院の看護師をしていた頃、受け持つ患者さんが退院する前には「退院指導」という時間を取っていました。食事や運動、薬のことなど、退院後の日常生活における注意点についての説明の時間です。「小さいお子さんがいるから無理してしまうかな」とか「お一人暮らしで食事管理できるかな」など心配は尽きませんが、それでも病院勤めの看護師の役割はここで終わりです。退院する患者さんを「家」ではなく、コミュニティナースがいる「地域」に帰すのなら、病院の看護師は安心して「退院おめでとうございます!」と言えるでしょう。
■日本版コミュニティナースの動向
コミュニティナースは欧米発祥ですが、日本でも、近年ようやくコミュニティナースが認知されはじめました。徳島文理大学の金井一薫教授は論文「我が国における“コミュニティ・ナース”養成の必要性と可能性についての提言」(東京有明医療大学雑誌Vol.5、2013)の中で、コミュニティナースの役割について「コミュニティの中で、住民が抱える解決すべき個別の健康問題や生活問題に取り組む職種である」と述べています。その上で、コミュニティナースにとって必要な能力(たとえば相談援助・問題解決力など)を身につけられるような看護教育の枠組みについて提言されています。
実際にコミュニティナースの活動を実践している地域もあります。島根県のCommunity Nurse Company株式会社(代表:矢田明子)は、「コミュニティナースは、いつも地域の中にいて“健康的なまちづくり”をする医療人材」と位置づけ、地域にじっくり腰を据えて活動しています。同時に、コミュニティナースプロジェクト(養成講座)を開催し、この活動を全国に広げています。
■コミュニティナースとつくる人のつながり
とはいえ、コミュニティナースはまだ職種として確立されているわけではなく、それだけで収入が維持できる状況にもありません。この地域看護の過渡期に、私たちが今日からできることはないでしょうか?
東京大学大学院の社会疫学者で医師(医学博士)でもある近藤尚己先生は、ご自身のウェブサイト(健康的なまちづくり研究室「人のつながりと健康」)のなかで、人とつながっていることで得られるサポートを3つに分けて紹介されています。
① 困ったときの手助け:手段的サポート
たとえば、足を怪我して買い物に行けないとき、代わりに買い物に行ってくれる人がいる。
② つらいとき、悲しいときの寄り添い:情緒サポート
たとえば、災害に遭ってうちひしがれているとき、寄り添って話を聞いてくれる人がいる。
③ 役立つ情報のやりとり:情報サポート
たとえば、健康のことで気になることがあるとき、役立つ情報をくれる人がいる。
また、こういったつながりが豊かな地域では、未成年者の喫煙や飲酒を注意してくれる大人がいたり、治安がよいから安全にジョギングや散歩ができたり、健康に資する様々な恩恵を受けることができると近藤先生は言います。
現在、コミュニティナースは看護師資格を持っている人限定ですが、上記のようなサポートは資格の有無関係なく行うことができます。専門的な知識を持ったコミュニティナースを増やしつつ、一人ひとりが自分ができるサポートをすることにより、健康なまちづくりを実践することができるのです。


