2025年には65歳以上の約5人に1人が認知症になると予想されています。認知症は誰もがなり得るものであり、家族や身近な人が認知症になることなども含めて、多くの人にとって身近なものになっています。
認知症の予防に取り組んだり、認知症になった場合に備えるためには、正しい知識と十分な情報が必要になります。大樹生命は、認知症に関する最新の情報をお届けいたします。
薬いらずで認知症は防げる、治せる!
認知症は早期発見・早期治療が重要ですが、「最近、ちょっと変かな︖」と認知症の疑いを持ったとき、何科を受診すればよいのか。近年は、物忘れ外来、認知症外来、あるいは老人科、高齢者専門と銘打った専門外来が設置されている医療機関も増えてきました。少しでも異変に気付いたら、早期診断と早期治療に積極的な医療機関を見つけて、いち早く受診することが、認知症を予防できるかできないかの大きな分かれ道となります。
早期発見のカギは画像診断
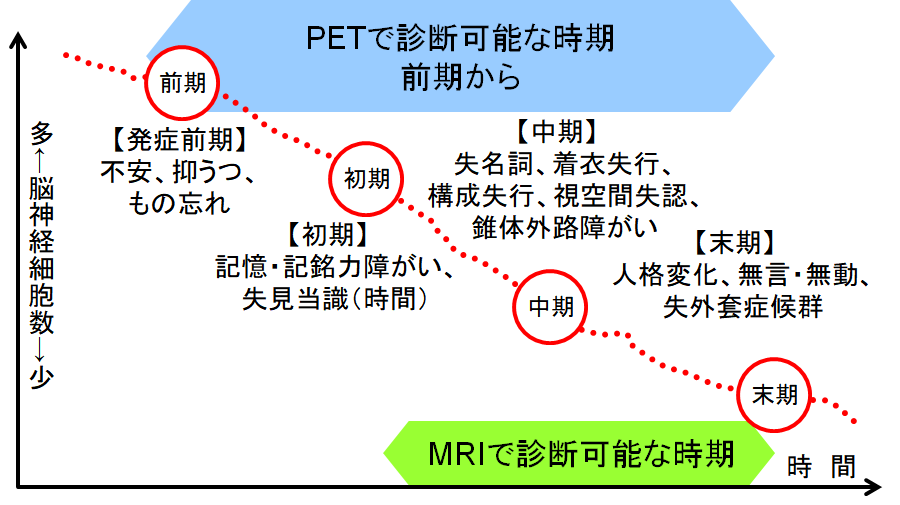
認知症の検査でもっとも効果的で、早期発見のカギとなるのが画像診断です。なぜなら画像診断は、唯一客観的に脳のコンディションをみることができる方法だからです。画像診断には、①PET、②MRI、③SPECTといったものが挙げられます。
①PET(自費診療)
アルツハイマー病など、認知症の早期発見では、PETが圧倒的に威力を発揮します。Positron Emission Tomography(陽電子放出断層撮影法)の略で、専用の特殊な薬剤(FDG)を使用して、脳の組織や細胞の活動状況を見れるのでいち早く病態が分かります。
②MRI(医師が指示した場合は保険診療)
Magnetic Resonance Imaging(磁気共鳴画像)の略で、磁気と電波を利用して、あらゆる断面の画像を得ることができます。脳の萎縮の状態を見るのに最適な検査です。
③SPECT(医師が指示した場合は保険診療)
Single Photon Emission Computed Tomography(単一光子放射型コンピュータ断層撮影)の略で、専用の特殊な薬剤を使用して、脳の内部の血流状態を画像化する方法です。
認知症予防の実践
誰もが認知症にはなりたくないと思っています。しかし、いくら気をつけていても、65歳以上の約4人に1人が認知症およびMCI(軽度認知障がい)になる時代です。MCIは近頃は大手保険会社でも保険の取り扱いができ、ドラマでも話題になりました。寿命も延びていますし病気も薬や治療法が常に進化する中で、認知症だけは全世界においてコントロールできていません。従って「絶対に自分だけは大丈夫」などと言っている場合ではないのです。
認知症予防の実践が必要になってきます。画像診断を適切な頻度で行うことで、いち早く“認知症の芽”を発見することが重要となります。
実践①:運動で脳の動きを活性化する。
近年の研究では、「運動」と「睡眠」が、アルツハイマー病の進行を防いだり、予防につながる、という報告があります。例えば、アルツハイマー病になると、脳の中央に位置する海馬が、加速度的に縮小していきますが、運動をすることによって、その海馬が大きくなることが確認されています。
ウォーキングや軽いジョギング、サイクリング、エアロバイクなど、30分程度の有酸素運動を週3~4回、できれば毎日行うことが理想的だと言われています。
実践②:質のよい睡眠で脳内老廃物の排出を促す。
脳の活動の一つに、老廃物の排出があります。質のよい睡眠(22:00~2:00まで確実に眠る)をとらないと、日中の活動で生じた脳の老廃物(アミロイドβなど)が脳の中に溜まりやすくなってしまい、アルツハイマー病の発症を促進したり、より悪化させてしまうことになると考えられています。
実践③:インスリン値を正常に保つ生活を送る。
近年注目されているのが、アルツハイマー病と糖尿病の関係です。ある研究チームの調査によると、糖尿病やその予備軍ともいえる耐糖能異常の人がアルツハイマー病を発症するリスクは、健康な人の4.6倍にものぼるという結果が出ています。
老いは誰にでもやってきます。避けることはできません。そして、誰もが認知症になる可能性があります。特にアルツハイマー病は、認知症の中でも日本人に最も多い原因疾患です。「ボケたかな︖」と思ったときにはすでに手遅れ、というのが今までの常識だったことは事実です。しかし、これからは違います。アルツハイマー病は、予防も改善もできる。そんな時代にすでに突入しています。
- ※医師の診断や治療法については、各々の疾患・症状やその時の最新の治療法によって異なります。当記事がすべてのケースにおいて当てはまるわけではありません。
- ※掲載記事は、医療・医学に関する理解・知識を深めるためのものであり、特定の治療法・医学的見解を支持・推奨するものではありません。
- ※診断や治療を必要とされる方は、適切な医療機関を受診の上、医師の指示に従ってください。
- ※本情報に関して発生した損害等について、弊社は一切の責任を負いかねますことをご了承ください。

記事の著作者/メディカルリサーチ株式会社
執筆/医師 佐藤俊彦先生
◼️宇都宮セントラルクリニック(UCC)理事
◼️セントラルメディカルクラブ(CMC)顧問医
◼️医療法人社団NIDC セントラルクリニック世田谷 理事長
◼️メディカルリサーチ株式会社 顧問医


